Diagnóstico de la enfermedad de Crohn
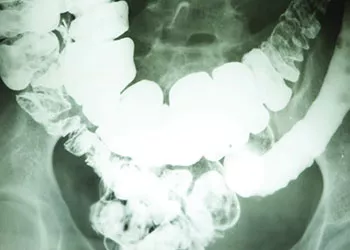
Las pruebas radiológicas son útiles para el diagnóstico del Crohn
Por: David Saceda Corralo
Médico Interno Residente, especialista en Dermatología Medicoquirúrgica y Veneorología
Por: Dr. José Antonio Nuevo González
Especialista en Medicina Interna. Servicio de Urgencias del Hospital Gregorio Marañón de Madrid
Actualizado: 15 de febrero de 2023
Tras recoger los datos clínicos y explorar al paciente, el médico recomendará diferentes pruebas, que estarán indicadas según el área que se sospeche afectada. Aunque muchas veces sean aparatosas o incómodas, las pruebas objetivas son imprescindibles para diagnosticar la enfermedad de Crohn, descartar otras posibles causas, y conocer la extensión y la actividad de la enfermedad en cada persona y en cada momento.
En cualquier caso, se realizará una analítica sanguínea para detectar posibles alteraciones en la sangre y metabolismo (anemia, déficit de minerales…). La analítica también sirve para valorar la actividad de la enfermedad; así, en los períodos de enfermedad activa, podemos ver alteraciones propias de cualquier proceso inflamatorio: mayor número de plaquetas y glóbulos blancos, aumento de la proteína C reactiva y de la velocidad de sedimentación globular. Es frecuente encontrar anticuerpos anti-Sacharomyces positivos en sangre, siendo una característica útil para diferenciarlo de otras enfermedades intestinales inflamatorias como la colitis ulcerosa, sobre todo en aquellos casos en los que la biopsia no sea definitiva en sus conclusiones.
Dentro de los análisis de sangre es recomendable valorar la posibilidad de infección por virus de la hepatitis B y C (pues existe mayor incidencia en esta enfermedad) y la prueba del Mantoux (tuberculosis) antes de iniciar tratamientos inmunosupresores. Se deben recoger muestras de coprocultivo para Clostridium difficile en brotes agudos de la enfermedad.
Las pruebas radiológicas son útiles para localizar las lesiones y valorar su intensidad. Para el intestino delgado se realiza un tránsito intestinal (se ingiere un contraste que dibuja la luz intestinal al hacer radiografías seriadas), que permite detectar la presencia de úlceras y zonas de obstrucción. La resonancia magnética tiene la ventaja de que puede detectar no solo zonas alteradas, sino también determinar en qué zonas hay inflamación activa mediante la inyección de contraste en sangre.
Otro método para diferenciar tramos con inflamación activa de tramos con lesiones antiguas es la gammagrafía con leucocitos marcados con un isótopo radioactivo. La ecografía también permite evaluar con detalle la afectación de las capas de la pared intestinal; se debe realizar tras la administración de un enema que limpie el interior del intestino. Tanto la resonancia como la ecografía endoanal permiten valorar la presencia de abscesos o fístulas en la región perineal.
Para la afectación del intestino grueso el mejor método diagnóstico es la endoscopia, que permite al médico ver el estado de la mucosa de las paredes internas introduciendo un tubo iluminado a través del ano; además, este método permite tomar biopsias que se pueden analizar posteriormente. La alteración de la mucosa más frecuente en la enfermedad de Crohn son los cambios “en empedrado”, por la presencia de zonas ulceradas y zonas sanas.
Como alternativa y si no se hubiese alcanzado un tramo de intestino afectado, se puede recurrir desde hace algunos años a la cápsula endoscópica, que es una pequeña píldora similar a la que contiene fármacos, pero que porta un sistema de grabación por imágenes que envía a otro dispositivo que llevará el paciente durante las horas de la prueba. Esta cápsula permite recorrer todo el tubo digestivo e ir grabando imágenes durante todo el trayecto, pero no permite tomar muestras de tejido para biopsia.
Creado: 22 de julio de 2010