Diagnóstico del síndrome de Cushing
Actualizado: 28 de junio de 2022
El síndrome de Cushing exógeno es fácil de detectar para los médicos que están tratando a un enfermo con glucocorticoides. En estas situaciones se intenta el mejor equilibrio entre los efectos que éstos han de ejercer sobre el problema de base que se está tratando y los efectos secundarios, es decir, el síndrome de Cushing que pueden ocasionar.
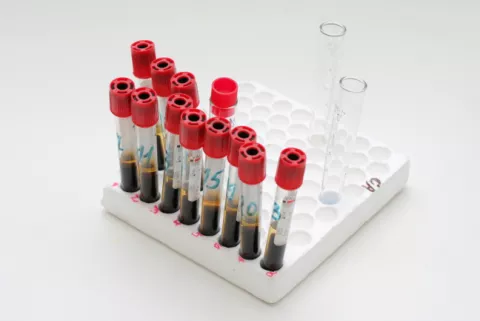
El hipercorticismo endógeno, sin embargo, necesita de un estudio que permita el diagnóstico –elevación del cortisol, de la ACTH o de ambos– y descubrir la causa. Detectar un aumento de cortisol o ACTH no siempre es fácil, ya que pueden no estar aumentados en todo momento. Así, el exceso de cortisol endógeno se demuestra mediante la detección de cortisol libre en orina aumentado en varias determinaciones, y también si se detecta cortisol plasmático elevado en la sangre extraída por la mañana tras la administración oral de dexametasona (1 mg) a las 23:00 h del día anterior (se denomina prueba de inhibición rápida). Hay una prueba parecida a esta última en la que se administra una mayor cantidad de dexametasona durante dos días (prueba de inhibición débil).
Otras pruebas que se emplean para el diagnóstico del síndrome de Cushing son la determinación de cortisol en la sangre y la saliva a las 12 de la noche y durante el sueño; lo normal es que durante la noche los niveles de cortisol sean bajos, pero en los enfermos con este síndrome son más altos.
Para la detección del aumento de ACTH, en la mayoría de los casos no es suficiente la determinación directa en la sangre, por el contrario, casi siempre es necesaria una prueba de estimulación con la hormona liberadora de corticotropina o CRH.
Diagnóstico del origen del hipercorticismo
Para el diagnóstico del origen del hipercorticismo hay que considerar dos tipos, uno dependiente de ACTH y otro que no lo es. En el primer caso hay un aumento de la hormona ACTH, que puede ser de origen hipofisario o también existe la posibilidad de que la ACTH sea producida por un tumor se encuentre en una localización distinta a la hipófisis. En el segundo caso, cuando el síndrome no se debe a un aumento de la ACTH, el exceso de cortisol se debe, en general, a un tumor productor del mismo localizado en la glándula suprarrenal.
La prueba de estimulación con CRH sirve para distinguir si la producción elevada de ACTH procede de la hipófisis, en cuyo caso la respuesta en esta prueba es exageradamente grande, o no procede de la hipófisis, con una respuesta baja. Con esta prueba no hay respuesta si el síndrome de Cushing es de origen suprarrenal, es decir, sin hiperproducción de ACTH. Además, para asegurar cuál es la causa del síndrome de Cushing hay pruebas de inhibición con dosis elevadas de dexametasona.
Dependiendo de los resultados obtenidos en el estudio hormonal se van a utilizar métodos de diagnóstico que aseguren la localización del tumor:
Para detectar un adenoma hipofisario –es un tumor benigno, el tumor productor de ACTH más frecuente en la hipófisis – se empleará la resonancia magnética craneal.
Si no se viera el tumor en la resonancia –a veces son muy pequeños, incluso microscópicos–, se puede medir la ACTH en la sangre arterial próxima a la hipófisis mediante una cateterización arterial.
Si se sospecha que el origen es suprarrenal, el tumor se puede ver mediante tomografía computarizada, resonancia magnética y ecografía de las glándulas suprarrenales.
Si se sospecha que el origen es un tumor productor de ACTH localizado fuera de la hipófisis (tumor ectópico), se suele realizar una tomografía computarizada del tórax –más de la mitad de los tumores ectópicos se localizan aquí– y del abdomen; también se puede hacer una gammagrafía, que permite detectar el tumor en cualquier parte del cuerpo y ver su extensión.
Creado: 4 de octubre de 2012